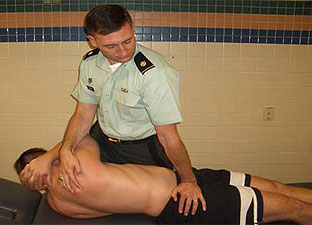
قولنج شکستن
آنچه امروز به عنوان قولنج میشناسیم بیشتر از آنکه نام بیماری خاصی باشد،یک شکایت مبهم است.
قولنج
عضلانی هم البته نشانه یک بیماری مشخص نیست،به طوری که گاهی علت آن کشیدگی
و اسپاسم ناگهانی و دردناک گروهی از عضلات بدن است.عضلاتی که بیشتر دچار
این حالت میشوند، عضلات اطراف ستون مهرهها و عضلات گردن هستند.در این
حالت عضله نسبت به لمس دردناک و حساس میشود و به همین خاطر فرد نمیتواند
مثل گذشته بدن خود را حرکت دهد...
تقریبا همه آدمها در طول زندگی خود کشیدگی عضلانی را تجربه میکنند. اسپاسم های عضلانی
میتوانند به علت کمآبی پس از ورزشهای سنگین،استفاده زیاد و طولانی از
عضلات، آسیبهای فیزیکی و همچنین کمبود بعضی مواد معدنی مثل منیزیم و کلسیم
رخ دهند. علاوه بر این اسپاسم عضلانی میتواند نشانهای از بیماریهای
اعصاب و روان باشد.مخصوصا اگر به طور متناوب و در شرایط خاص تکرار
شود.هرچند اسپاسم عضلانی در اغلب اوقات ناشی از علل چندان خطرناکی نیست اما
در صورت تکرار باید آسیب های مغزی، فشار به روی نخاع در ستون فقرات و حتی بیماری هایی چون ام. اس را از نظر دور نداشت.
این صدا از کجا میآید؟
تمام آنچه ما از قولنج به یاد داریم به گرفتگی های عضلانی ختم نمیشود.در حقیقت بیشتر اوقات قولنج را با صدای قولنج شکستن میشناسیم و اما این صدا از کجا میآید؟ و چرا ما از شنیدن آن احساس لذت و راحتی میکنیم؟
ایجاد این حبابها باعث تحریک گیرنده های عصبی داخل مفصل میشود و به این ترتیب مغز از پیدایش یک حالت غیر طبیعی در مفصل اطلاع پیدا میکند.حال میتوان فهمید که چرا ما پس از مدتی فعالیت دوست داریم قولنج مفاصل خود را بشکنیم.در حقیقت ما به طور ناخود آگاه تلاش میکنیم پیام ناراحتکنندهای را که از مفصلها به مغزمان مخابره شده است،رفع کنیم.به این ترتیب با ایجاد کشش مفاصل خود در حداکثر دامنه حرکت آنها،سعی میکنیم که این حباب گازی را بترکانیم و وقتی حباب گازی میترکد،همان صدای معروف و خوشایند شنیده میشود.به خاطر همین فرآیند تشکیل حباب است که پس از قولنج شکستن و یا همان ترکاندن حباب تا مدتی با هر حرکتی هم هیچ صدایی از مفصل ما بیرون نمیآید چون تشکیل دوباره حباب نیازمند گذشت زمان است.و اما ماجرا برای برخی افراد به همین جا ختم نمیشود.آرام آرام با تکرار این کار برخی از ما نه به خاطر روانتر شدن حرکت مفصلهای خود که تنها برای لذت بردن از صدای ترکیدن به جان مفاصل خود میافتیم،به طوری که تا صدای تازهای از مفاصل خود نشنویم،دست بردار نیستیم.
از این صدا بترسیم؟
یافتههای اثبات شده چندانی وجود ندارند که نشان دهند شکستن عادتی مفاصل نهایتا موجب آرتریت آنها میشود اما در عوض ثابت شده است که با تحت کشش قرار دادن مفاصل بافتهای اطراف مفصل همچون عضلات، رباط ها و تاندونها آسیب میبینند و در نتیجه در طولانی مدت امکان حرکات ظریف برای فرد سلب میشود.از طرف دیگر آسیب بافتهای حمایتی اطراف مفصل دامنه حرکت آن را به طور غیر طبیعی افزایش میدهد و احتمال در رفتگی آن را بالا میبرد.با تمام این تفاصیل،حرکت دادن ناگهانی گردن یا ستون فقرات برای بیرون کشیدن صدا از آنها به هیچ عنوان منطقی به نظر نمیرسد.حرکت سریع گردن میتواند به آسیب شریانهای تغذیهکننده مغز و سایش تدریجی مهرهها منجر شود.آسیب دیدن مهرههای گردنی میتواند آن قدر خطرناک و فاجعه بار باشد که هر انسان عاقلی را از خیر این صدای خوشایند منصرف کند.شاید نتوان با قطعیت از عوارض طولانی مدت شکستن قولنج مفاصل سخن گفت اما یک توصیه را باید بیتردید پذیرفت:«لطفا برای شکستن قولنج خود از فرد دیگری استفاده نکنید!»اگر تا امروز هنگام گرفتن عضلات پشت شما از کسی تقاضا میکردید که روی ستون فقراتتان راه برود و حالا سالم هستید،فقط باید گفت که آدم خوش شانسی بودهاید!
منبع: وبلاگ دکتر حیدریان